К какому врачу сходить если болит голова
Обновлено: 15.05.2024
У 99 % населения в один совсем не прекрасный момент жизни возникает головная боль. Если эта боль носит периодический характер, не сопровождается потерей сознания и выраженными неврологическими нарушениями, то люди к ней приспосабливаются. И напрасно. При должной дисциплине пациента более чем в половине случаев лечение головной боли оказывается вполне успешным. К сожалению, не все обращаются к врачу вовремя.
Врачи называют очень много причин головной боли. В последней классификации их свыше двухсот. Основными из них являются вертеброгенные (название очень символическое — в эту категорию попадают все виды головных болей, возникающие из-за затруднения кровотока в затылочной части головы), боли при мигрени, при изменении артериального давления, после черепно-мозговых травм и при инфекционных заболеваниях (даже, например, при хроническом насморке).
Также встречается головная боль психогенного характера. К ней относится головная боль напряжения (психического или физического), а также боль при тревожных состояниях и депрессии. Чаще всего это то ноющая, то давящая, то пульсирующая боль, сосредоточенная в затылочных, височных или лобных областях либо «разлитая» по всей голове. В одном пациенты сходятся: ее можно потерпеть достаточно долго, больше часа — точно. И никакой мотивации немедленно идти к врачу не возникает. Так и живут — годами, десятилетиями… Горсть таблеток, крепкий сон, своевременный отпуск — и все нормализовалось само собой.
Поболит и пройдет
Если про вашу головную боль знают не только родные и сослуживцы, но даже фолловеры в соцсетях, а по ее интенсивности вы можете, не измеряя артериального давления, сообразить, сколько и каких гипотензивных препаратов надо закинуть в себя на этот раз, или точно знаете, какая таблетка и в какой дозировке помогает, и нóсите лекарства с собой, если ваш лечащий доктор поднимает глаза к потолку и, тяжко вздыхая, что-то доверительно воркует о том, что «нужно меньше волноваться и нервничать», то такая головная боль, скорее всего, даст вам возможность прокрастинировать и дальше. Да и когда голова болит, совершенно не хочется записываться на прием, идти к врачу, что-то кому-то объяснять. В любом случае, скоро «голова пройдет» и жизнь снова засияет всеми красками.
В момент приступа головной боли люди ведут себя довольно типично. Человек стремится уединиться, запахи, яркий свет и звуки действуют раздражающе. Некоторые стараются лечь и не шевелиться, некоторые, наоборот, фланируют по комнате без остановки.
Помните клип Аллы Пугачевой про шумных соседей? На голове широкая повязка, нервы натянуты до предела. Вот портрет типичного страдальца. Мир сужен до размеров затемненной и тихой спальни. Состояние, когда голова все-таки не болит, наоборот, сопровождается приступом бурной деятельности и интенсивных телодвижений. Все привычно.
Боль на максимуме
Но однажды боль затмевает всё. Она становится настолько сильной, что вы сразу понимаете: это «другая» боль, необычная, непохожая ни на что. «Дикая» — называют ее пациенты. Жгучая, сверлящая, разрывающая или сдавливающая голову, пронизывающая, резкая, нетерпимая, охватывающая всю голову или ее часть. Это может сопровождаться потерей сознания или его помрачением, судорогами, тошнотой и рвотой, обездвиженностью одной конечности или половины тела, нарушением речи или зрения. Да чем угодно! После такого радость от жизни вы вряд ли испытаете…
Врачебные советы будут позже. А сейчас — врачебные наблюдения. В 99 % случаев при таком сильном болевом приступе люди сначала выпивают «какую-нибудь» таблетку. Из тех, что есть в аптечке, нашлись у соседки, показывали по телевизору (ну там, где сначала «все болит», а потом — счастье полными глотками и мир прекрасен и удивителен).
В принципе, это правильная тактика. Единственная проблема, на которую указывает большинство врачей, — дозировка. При сильной, практически нестерпимой головной боли, горя желанием «заглушить» ее немедленно, люди принимают совершенно безумное количество обезболивающих препаратов, способных «отравить» организм надолго. И потом люди ждут. Когда «пройдет», когда «подействует таблетка», когда настанет утро. И когда станет совсем худо…
Если приступ застал врасплох
Итак, сильная, впервые возникшая головная боль. Вы — в сознании, внешне — никаких повреждений. Что это может быть? Да что угодно! Ведь cам головной мозг болеть не может — в нем отсутствуют болевые рецепторы. Боль возникает вследствие напряжения или раздражения множества чувствительных к болевым ощущениям областей, расположенных в голове или шее: черепа (надкостницы), мышц, нервов, артерий и вен, подкожной ткани, глаз, носовых пазух и слизистой оболочки. Поэтому:
Совет № 1. Не пытайтесь поставить диагноз самостоятельно! При сильной, внезапной, впервые возникшей головной боли — вызывайте врача! Присядьте и позовите кого-то адекватного и несуетливого помочь вам (на случай, если потеряете сознание). Не принимайте больше двойной дозы обезболивающих и помните, что лекарству нужно время, чтобы подействовать.
Совет № 2. Прежде чем набирать телефон «скорой», измерьте температуру. Потому что головная боль может сопровождать начало вирусного или инфекционного заболевания. В любом случае, вы дадите возможность доктору начать работу по постановке диагноза на две минуты раньше. Помните, иногда минуты способны сохранить жизнь.

Совет № 3. Попробуйте коснуться подбородком груди. Если не сможете потому, что в затылочной области по боль усиливается, — смело диктуйте этот грозный симптом оператору колл-центра. Потому что менингит — это не игрушка, а очень опасное осложнение многих, с виду безобидных, ОРВИ.
Совет № 4. Если есть тонометр — измерить артериальное давление. И желательно — на обеих руках. Потому что добрая половина всех впервые возникших случаев гипертонических кризов сопровождается очень сильной цефалгией. А гипертонический криз — это уже серьезно. Может запросто привести к инфаркту или инсульту.
Совет № 5. Подробно вспомните, что случилось накануне. Существует особая разновидность головной боли — токсическая. Она возникает при отравлениях различными химикатами или как побочный эффект от приема лекарств. Такую головную боль часто вызывают препараты, понижающие артериальное давление, нитраты, психотропные средства и многие другие вещества. Кстати, многим подросткам спасла жизнь дотошность родителей которые подробно выпытывали у болящего чада обстоятельства вечеринки накануне.
Совет № 6. Смотрите и щупайте. Даже у здорового человека может возникнуть резкая головная боль после теплового или солнечного удара, нахождения в душном помещении, при отравлении угарным газом или выхлопами автомобиля. Кстати, не стоит забывать о такой вещи, как амнезия. Получивший по голове человек иногда начисто забывает обстоятельства травмы. Осмотрите себя в зеркале, пропальпируйте кожу под волосами и шею на наличие кровоподтеков, ран или царапин.
Совет № 7. Не тяните время. Самый неприятный случай — наличие в мозге объемного образования. Это может быть как опухоль, так и абсцесс или даже излившаяся кровь. Диагноз можно поставить только с помощью нейровизуализации, поэтому если голова болит долго — не затягивайте обращение к неврологу. Помните: в своем разнообразии у головной боли нет равных!
Совет № 8. Если головная боль прошла так же внезапно, как и появилась — не отменяйте вызов «скорой». У некоторых ее видов, например при внутримозговом кровотечении, может наступить «светлый» промежуток перед появлением самых грозных осложнений. Дождитесь доктора. Не бросайтесь писать завещание и доделывать «самое важное». Постарайтесь удобно сесть и расслабиться.
Совет № 9. При обращении к врачу держите наготове бумажку с записью, какие именно лекарства от головной боли вы приняли. И врачебная благодарность не будет иметь границ!
Внимание! Если головная боль сопровождается утратой сознания или его помрачением, судорогами, тошнотой и рвотой, обездвиженностью одной конечности или половины тела, нарушением речи или зрения, то без вариантов — немедленно вызвать врача. И не заниматься самолечением и взаимопомощью.
Для окружающих совет тут только один: не дайте пациенту умереть от вашей «заботы». Не пытайтесь напоить водой человека, лежащего без сознания, не суйте в рот посторонние предметы при судорожном приступе, не «промывайте желудок» при обильной рвоте, не приносящей облегчения, не тормошите повисшую руку или ногу! Расстегните сдавливающую одежду, обеспечьте доступ свежего воздуха и осторожно поверните голову набок.
Чем скорее пациент попадет в больницу, тем больше шансов у него остаться живым и невредимым. Ведь боль может быть проявлением таких тяжелых заболеваний, как инсульт, менингит или энцефалит. Помните, диагноз может поставить только врач. А совет «не навреди» — относится не только к медикам…
Отёки ног
Отеки ног, к сожалению, хорошо знакомы многим. Ноги распухают, увеличиваются в объёме. Это происходит потому, что в тканях скапливается избыточная межклеточная жидкость. В норме объём жидкости в организме постоянен: сколько поступает её в организм, столько и должно выводиться. Если жидкость в организме задерживается (а этот лишний объём может измеряться литрами), возникают отёки. Образование отёков также может быть вызвано перераспределением жидкости (нарушением нормального распределения жидкости по организму).
Отекать могут ткани различных органов и частей тела, но чаще страдают именно ноги (прежде всего, щиколотки и голени). Это объясняется, во-первых, тем, что на долю ног выпадает максимальная нагрузка (им приходится нести весь наш вес – если мы стоим или идём; отсюда длительная работа стоя или продолжительная ходьба являются факторами, способствующими отеканию ног); во-вторых, ноги – это самая нижняя часть нашего тела, – сила тяжести помогает жидкости сюда спуститься и мешает её оттоку.
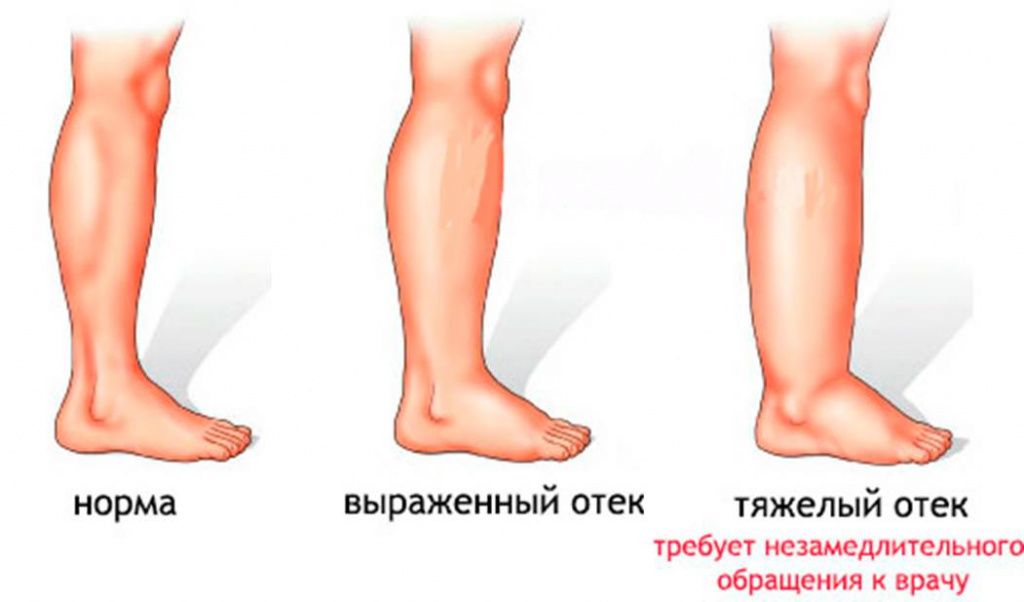
Отечность ног не всегда бросается в глаза. Её первым проявлением может быть появление следа от резинки носка на щиколотке. На следующем этапе привычная обувь становится тесной. Женщины замечают, что ремешки от босоножек начинают как бы «утопать», погружаюсь в рыхлую и мягкую ткань. При определенных обстоятельствах ноги могут отечь даже у здорового человека. Как правило, отечность наблюдается вечером, в результате нагрузки, выпавшей на ноги в течение дня. Однако если отеки возникают регулярно или держатся постоянно, необходимо обратиться к врачу. Отёки – это симптом широкого круга заболеваний, многие из которых – весьма серьёзные и требует безотлагательного начала лечения.
Физиологические отеки
Отеки ног могут вызываться физиологическими причинами, то есть быть следствием особых обстоятельств, воздействующих на здоровый организм, а не проявлением заболевания. К числу таких причин можно отнести:
солёная пища. Соль связывает воду. И если съесть много солёного, особенно на ночь, утром вы можете обнаружить отёки;
алкоголь. Алкоголь также задерживает воду. Поэтому после злоупотребления алкоголем человек выглядит одутловатым. Проблемы не ограничиваются лишь лицом, могут отекать и ноги;
жаркая погода. В жару сосуды расширяются, так как организм пытается нормализовать тепловой обмен. Больший приток крови означает, что риск застойных явлений и образования отёков ног увеличивается;
длительное сидение или стояние. Если ноги долгое время находятся в одном положении, кровь в них застаивается, что приводит к отекам. Хуже всего – сидеть со скрещенными ногами. Долго стоять на одном месте тоже не полезно. Отечность ног свойственна людям стоячих профессий – парикмахерам, продавцам, поварам;
неудобная обувь. Если обувь нарушает нормальное циркулирование крови в стопе (высокий каблук, узкий свод, перетягивающие ремешки), её ношение будет приводить к возникновению отеков.
Когда и к кому обращаться при запоре
Если запор стал периодически повторяться, а слабительные уже появились в домашней аптечке, стоит запланировать визит к врачу. Своевременная диагностика позволит выявить причину болезни. Врач назначит адекватное лечение, которое облегчит состояние и позволит избежать осложнений.
Обратиться за помощью можно к проктологу, терапевту или гастроэнтерологу, который занимается диагностикой и лечением заболеваний пищеварительной системы. Не стоит откладывать посещение врача, если запор сопровождается болями в животе, интоксикацией и другими симптомами. Это состояние может требовать срочной медицинской помощи.
«Женские» причины отечности ног

У женщин отеки ног могут вызваться особыми причинами:
предменструальный синдром. Перед менструацией нарушается гормональный баланс – увеличивается относительное содержание эстрогенов, а эстрогены задерживают жидкость в организме;
беременность. При беременности организм женщины вырабатывает большое количество прогестерона, который снижает тонус сосудов. Это способствует застою крови в ногах. Растущий плод может пережимать крупные сосуды, что также вызывает отёки, - данная причина становится значимой на поздних сроках. Отёки могут быть и проявлением гестоза (позднего токсикоза беременных).
Запор у детей и взрослых
Запорам не всегда уделяется должное внимание. В основном их рассматривают как дополнительный симптом. Пациенты редко обращаются к врачу отдельно по данному поводу. Хотя при опросе подобные жалобы выявляются часто. По статистике до 50% жителей России страдают от этой проблемы.
Диагноз «запор» ставят, если опорожнение кишечника (дефекация) происходит менее трех раз в неделю или чаще, но с малым количеством кала, а также при длительном прохождении пищи по желудочно-кишечному тракту (от 5 дней и более). Состояние может быть острым и хроническим.
У детей понятие запора достаточно размытое в силу возрастных особенностей строения и функций пищеварительной системы. Так, для детей до 6 месяцев запором считается даже появление оформленного стула, а не просто редкие опорожнения.
Запор у грудничков и детей раннего возраста
Развитие запора у детей возможно с первых дней жизни. Это одна из самых частых жалоб, которые мамы предъявляют педиатру. Дело в том, что кишечник после рождения еще продолжает формироваться, идет его заселение микрофлорой, возможности пищеварения очень ограничены.
С ростом проблема запора может усугубляться. Об этом говорят данные детских гастроэнтерологов: до 50% детей продолжают страдать запорами в следующие 5 лет жизни, а у 25% запоры сохраняются и во взрослом возрасте.
Понятие запора у грудных детей достаточно размыто, поэтому не всегда родители вовремя обращаются за помощью.
При грудном вскармливании частота стула может соответствовать количеству кормлений, а стул должен быть кашицеобразным. При искусственном вскармливании нормой считается стул 1 раз в сутки, с перерывом не больше 24 часов. Наличие комков или плотного стула также считается признаком запора.
Дополнительные симптомы запора у детей раннего возраста: боли в животе, нарушения сна и аппетита, беспокойство, плач, вздутие живота и боли. 95% запоров у детей носят функциональный характер.
Точный диагноз и лечение назначает педиатр или детский гастроэнтеролог. Своевременная помощь при запоре очень важна для полноценного роста и развития ребенка.
К какому врачу обращаться с отеками ног
Болит голова
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
- твердой мозговой оболочке и сосудах мозга;
- надкостнице черепа, сосудах мягких тканей головы, мышцах.
Разновидности головных болей (цефалгий)
Головные боли разделяют на первичные и вторичные. Головная боль считается первичной, если она является основным проявлением заболевания мозга, например, при мигрени и головной боли напряжения.
Вторичная головная боль – это симптом других нарушений, например, травма головы, хроническая ишемия мозга, вирусные заболевания, болезни шейного отдела позвоночника и т. д.Остановимся на четырех самых частых разновидностях головных болей.
Возможные причины
Головная боль напряжения
Головная боль напряжения – это наиболее распространенная форма первичной головной боли. Психоэмоциональный стресс, депрессия, тревога и различные фобии, перенапряжение мышц плечевого пояса – вот основные причины появления головной боли напряжения.
Мигренозная головная боль
Мигрень встречается у женщин примерно в три раза чаще, чем у мужчин, причем около 60-70% всех случаев мигрени у женщин – это так называемая менструальная мигрень. Однако причины и механизм развития приступов мигрени до конца не ясны. В любом возрасте и у мужчин, и у женщин приступы мигрени могут провоцироваться эмоциональными и физическими перегрузками, нарушениями питания, приемом спиртного, изменением метеоусловий, резким шумом, сильными запахами и др.
Головная боль при простудах
Головная боль при простудах вызвана гипертермией и повреждающим влиянием токсинов микроорганизмов на клетки головного мозга.
Головная боль при хронической ишемии мозга
Причина этой боли, являющейся самой частой вторичной головной болью у пожилых пациентов, – патология сосудов головного мозга, при которой нарушается кровообращение и ухудшается кровоснабжение тканей мозга.
Итогом становится прогрессирующая дисфункция головного мозга.
При каких заболеваниях возникают
Головная боль напряжения
В основе головной боли напряжения лежит раздражение структур центральной нервной системы (ЦНС), называемых ноцицептивной системой. Миогенная, стрессовая, психогенная головная боль относятся к головной боли напряжения.
Чаще всего головная боль напряжения возникает в молодом и трудоспособном возрасте.
В случаях головной боли напряжения человек испытывает двусторонние, обычно не сильные, давящие и сжимающие, монотонные и тупые головные боли. Приступы таких болей сопровождаются усталостью, нервозностью, нарушением аппетита и сна, снижением работоспособности. Длительность приступа – от 30 минут до нескольких дней.
Мигренозная головная боль
Указывает только на одну болезнь – мигрень, поскольку приступы такой цефалгии имеют своеобразный характер. Мигренозная боль приступообразная, пульсирующая, средней или сильной интенсивности. Она захватывает половину головы.
Боль может усиливаться при физической нагрузке, наклоне головы, часто сопровождается тошнотой, рвотой.

Яркий свет, резкий звук, сильный запах усиливают боль. Приступу мигрени может предшествовать продолжающаяся до одного часа аура – совокупность зрительных, слуховых, обонятельных или других неврологических симптомов.
Головная боль при простудах
Возникает при большинстве острых и хронических заболеваний верхних и нижних дыхательных путей, вызванных бактериями или вирусами. В ряде случаев интенсивность таких цефалгий коррелирует с выраженностью лихорадки, силой кашля, болей в горле и других симптомов. Боль чаще всего распространяется по всей голове.
Головная боль при хронической ишемии мозга
В понятие хронической ишемии головного мозга входят: дисциркуляторная или сосудистая энцефалопатия (медленно прогрессирующее нарушение мозгового кровообращения), цереброваскулярная недостаточность (патология сосудов головного мозга), сосудистая деменция (расстройство, вызывающее органическое поражение голоного мозга). В клинической картине хронической ишемии мозга непременными спутниками головных болей становятся головокружения, снижение когнитивных функций, эмоциональная лабильность (неустойчивое настроение), двигательно-координационные нарушения, расстройства восприятия (шум в ушах, «мушки» перед глазами). Головные боли обычно несильные, распространены по всей голове, длительные.
Диагностика и обследования
Головная боль напряжения и мигренозная головная боль, головная боль при простудах
Диагноз ставится неврологом на основе сбора анамнеза и оценки жалоб пациента.
Головная боль при хронической ишемии мозга
Ключевое при хронической ишемии головного мозга лучевое обследование (ультразвуковая допплерография сосудов головного мозга)
Исследование, позволяющее оценить кровоток в позвоночных и сонных артериях.
Лечение запора
Лечебные мероприятия начинаются с освобождения кишечника с помощью клизмы или препарата лактулозы. Схема терапии разрабатывается индивидуально в зависимости от причин, длительности запора, вашего возраста и состояния.
Врач может рекомендовать:
изменение диеты: употребление пищи с большим количеством волокон, увеличение суточного объема жидкости минимум до 2 литров в день, прием диетических отрубей;
- слабительные препараты (растительные или синтетические) с постепенным снижением дозы и отменой;
- пребиотики – для нормализации флоры кишечника;
меры по лечению заболевания, симптомом которого является запор.
Лечение направлено на восстановление нормальной дефекации и функций кишечника, улучшение качества жизни и предупреждение осложнений.
Симптомы запора
Проявления запора зависят от его причин, продолжительности и состояния кишечника.
При остром запоре
Стул отсутствует несколько дней, что может быть связано с механической (при опухоли кишечника) или динамической непроходимостью (при воспалении, дивертикулите).
Запор при опухолевых процессах нарастает несколько недель и сопровождается интоксикацией. При воспалительных заболеваниях органов брюшной полости могут отмечаться боли в животе, повышение температуры.
При геморрое или анальной трещине возможны боль и кровотечение из прямой кишки.
При хроническом запоре
Хронический запор может быть диагностирован при выявлении 2-х и более его признаков на протяжении 12-ти недель за последние 6 месяцев:
самостоятельная дефекация меньше трех раз неделю,
плотный кал (формирование «овечьего» или «козьего» кала),
ощущение неполной дефекации,
необходимость принудительно очищать кишечник,
сильное натуживание в процессе дефекации.
Хронический запор также часто сопровождается вздутием живота, болями ноющего, распирающего или схваткообразного характера. Возможно появление отрыжки, неприятного привкуса во рту.
Постепенно развивается общая интоксикация с такими симптомами, как головная боль, нарушения сна, раздражительность, депрессивные состояния, утомляемость и другие.
Осложнения хронического запора
Наиболее частое осложнение, которое влечет за собой остальные – это застой и уплотнение каловых масс в кишечнике, так называемый копростаз. Особенно страдают от него пожилые пациенты и те, кто длительно находится на постельном режиме.
Позже могут возникать:
интоксикация организма с появлением тошноты, рвоты;
воспаления толстого кишечника;
задержка мочи и нарушение работы почек из-за давления прямой кишки на мочевой пузырь;
атония или «ленивый» кишечник – невозможность самостоятельного опорожнения из-за частого использования клизм и слабительного;
кишечная непроходимость механического характера и перитонит – самые грозные осложнения, которые требуют немедленного хирургического вмешательства.
Очевидно, что запор – это состояние, которое требует серьезного отношения и своевременного обращения к врачу.
Отеки ног как симптом патологических состояний и заболеваний
Отеки, вызванные физиологической причиной, как правило, симметричны, то есть они наблюдаются сразу на обеих ногах. Такие отеки – обычно мягкие; если надавить пальцем, то в месте надавливания остаётся след, который исчезает прямо на глазах. При восстановлении нормальных условий физиологически отёки быстро проходят. Отсутствие указанных признаков, особенно, если отёки не проходят в течение суток, - повод обратиться к врачу: в этом случае отёчность, скорее всего, вызвана патологической причиной.
Список заболеваний, проявлением которых может быть отечность ног, обширен. Вот основные из них:
сердечная недостаточность. Если деятельность сердца нарушена, оно не может поддерживать циркуляцию крови на достаточном уровне. Возникают застойные явления, причём сначала – в наиболее удалённой от сердца области, а это как раз и есть ноги (стопы, щиколотки и голени). Отеки, возникшие по этой причине, симметричные; отечность усиливается к вечеру (под воздействием силы тяжести кровь скапливается в нижней части системы кровообращения);
заболевания сосудов. При варикозном расширении вен отечность нарастает постепенно, по мере развития заболевания. Ноги устают, к вечеру начинают болеть и отекают. К утру отеки проходят. Если отекла (и болит) одна нога, то это может быть флебит (воспаление вены) или тромбоз (тромб перекрывает просвет сосуда, в результате чего ток крови нарушается, плазма попадает в окружающие ткани, вызывая отёки);
почечная патология. При почечном происхождении пик отёчности приходится на утро. При этом отекают не только ноги (характерны отёки на лице – «мешки под глазами»), на ногах отекают преимущественно стопы;
заболевания печени (цирроз, рак печени);
лимфостаз (нарушение оттока лимфы);
рожа – инфекционное заболевание, вызываемое стрептококком группы A. Лимфостаз часто является последствием (осложнением) рожистого воспаления;
заболевания суставов – ревматический артрит, травмы и т.д. В этом случае отекает пораженный сустав;
дисфункция щитовидной железы. При гипотиреозе отеки (микседема) могут наблюдаться по всему телу, в том числе и на ногах. При гипертиреозе утолщается поверхность голени (спереди, чуть выше щиколотки). В месте припухлости кожа становится ороговевшей и шелушащейся, выпадают волосы (утрачиваются волосяные луковицы). При надавливании на припухлость следа не остаётся, она упругая, её нельзя смять в складку;
аллергические реакции. При аллергическом артрите отекают суставы. Возможны отёки при укусах насекомых.
Отдельное лечение отёков неэффективно. Снять отёк можно, если вызвавшая его причина носит случайный характер (физиологические отёки, мелкие травмы, укус насекомого). В остальных случаях требуется лечение заболевания, симптомом которого стал отек ног.
Профилактика запоров
Для профилактики запоров важное значение имеет качество и состав рациона (достаточное количество пищевых волокон и жидкости), режим питания, образ жизни и достаточная физическая активность.
Дополнительными мерами могут стать:
лечебная гимнастика для укрепления мышц тазового дна, пресса и ускорения прохождения пищевого комка по ЖКТ;
мероприятия, направленные на выработку гастрокишечного рефлекса: теплая жидкая пища на завтрак, сок натощак и т.д.;
курсы минеральной воды;
контроль за приемом слабительных.
Регулярные посещения врача и своевременное лечение хронических заболеваний – меры, которые помогут вам предупредить рецидивы хронического запора и его осложнения.
Боль при дефекации
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль при дефекации: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Дефекация – это физиологический процесс выделения каловых масс из прямой кишки, являющейся конечным отделом толстого кишечника. Она заканчивается задним проходом, в котором различают два сфинктера (мышечных кольца). Под давлением каловых масс они раскрываются. Человек можем контролировать только внешний сфинктер.
Появление болезненных ощущений сигнализирует о нарушении правильной работы кишечника и прилежащих органов. При нормальной функции кишечника дефекация происходит 1–2 раза в сутки, иногда чуть реже. Частота испражнений сопровождается изменением консистенции каловых масс. Частый стул характеризуется жидкой консистенцией, а при запоре кал становится твердым, может травмировать слизистую оболочку прямой кишки, вызывая болезненные ощущения разной степени выраженности. Дефекация – это рефлекторный процесс, который контролируется корой головного мозга. По мере заполнения прямой кишки каловыми массами поступает сигнал в мозг, мышечные кольца сокращаются и происходит испражнение. При целом ряде неврологических заболеваний нарушается правильная передача сигнала, и процесс опорожнения замедляется, что приводит к накоплению кала в прямой кишке, чрезмерному давлению на стенки кишечника и сфинктер. Боль при дефекации – серьезный симптом многих заболеваний, поэтому своевременное обращение за медицинской помощью необходимо.Разновидности боли при дефекации
Боль при дефекации может ощущаться непосредственно в области заднего прохода или иррадиировать (отдавать) в нижние отделы живота, поясницу, ноги. Пациенты описывают ее как режущую, тянущую, пульсирующую, тупую или ноющую.
Возможные причины возникновения боли при дефекации
Одна из частых причин боли при дефекации – защемление геморроидального узла. Вокруг прямой кишки располагаются вены, которые перерастягиваются, когда в них происходит застой крови. Причин такого застоя много - малоподвижный образ жизни, регулярное поднятие тяжестей, наследственная предрасположенность, неправильное питание, беременность, анальный секс, злоупотребление слабительными средствами, некоторые виды спорта (велоспорт, верховая езда) и т. д. В расширенных участках вен формируются тромбы и язвы. Взбухающие стенки вен могут ущемляться и выпадать из заднего прохода. Приступ геморроя всегда сопровождается болью при дефекации и кровянистыми выделениями.
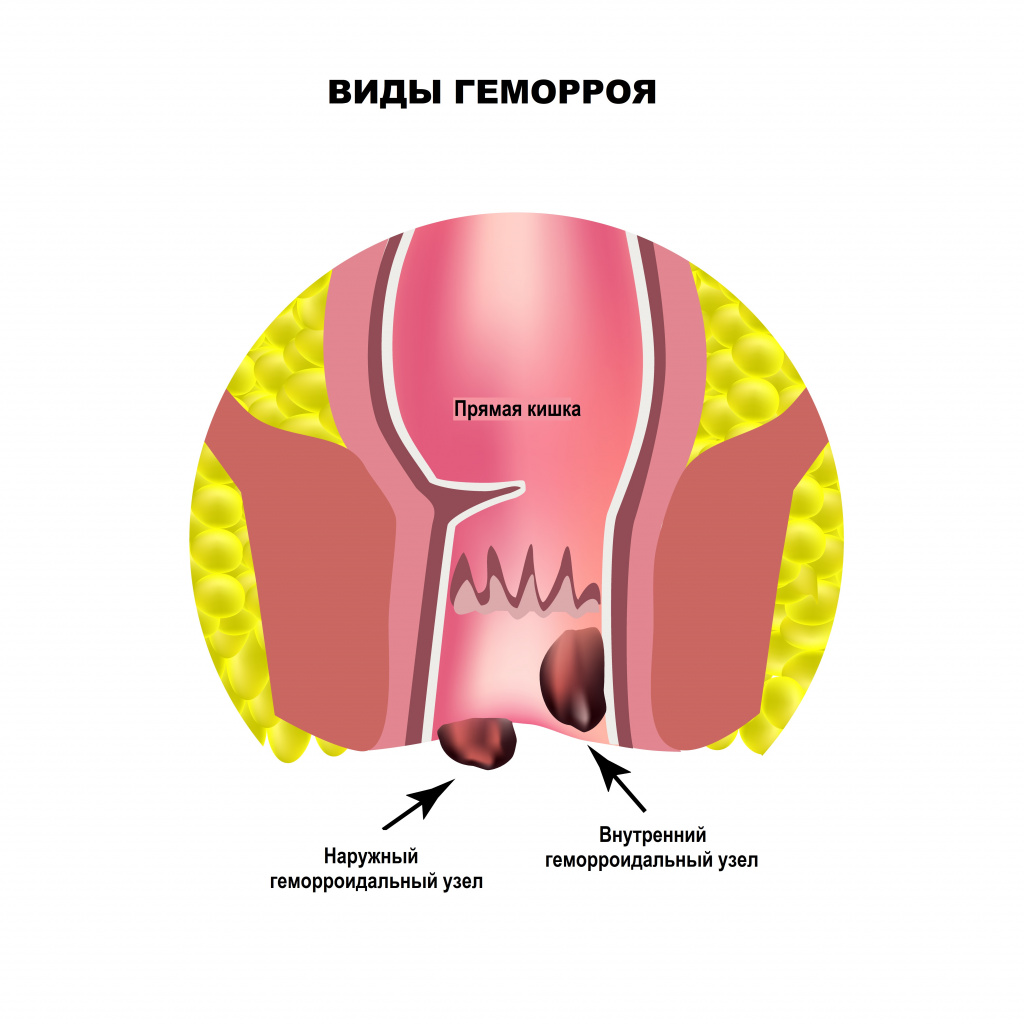
Заболевание серьезно ухудшает качество жизни, а при откладывании визита к врачу и самолечении может привести к осложнениям.
При наличии трещин анального прохода, то есть нарушении целостности слизистой прямой кишки, во время испражнения ощущается сильная кратковременная боль, процесс может сопровождаться выделением крови. Причиной этой патологии часто становится неправильное питание, сидячая работа.
Недостаточное количество клетчатки в пище приводит к нарушению нормальной консистенции каловых масс, а малоподвижный образ негативно влияет на работу мышечных волокон, которые участвуют в изгнании кала из кишечника.В результате человеку приходится прикладывать больше усилий при испражнении, что и вызывает появление трещин в анальном проходе. При попадании в трещины инфекции может сформироваться гнойный очаг, абсцесс в подслизистой оболочке прямой кишки. Помимо боли при дефекации ощущается чувство тяжести в промежности, пульсирующая боль, повышается температура тела, возникает общая слабость.
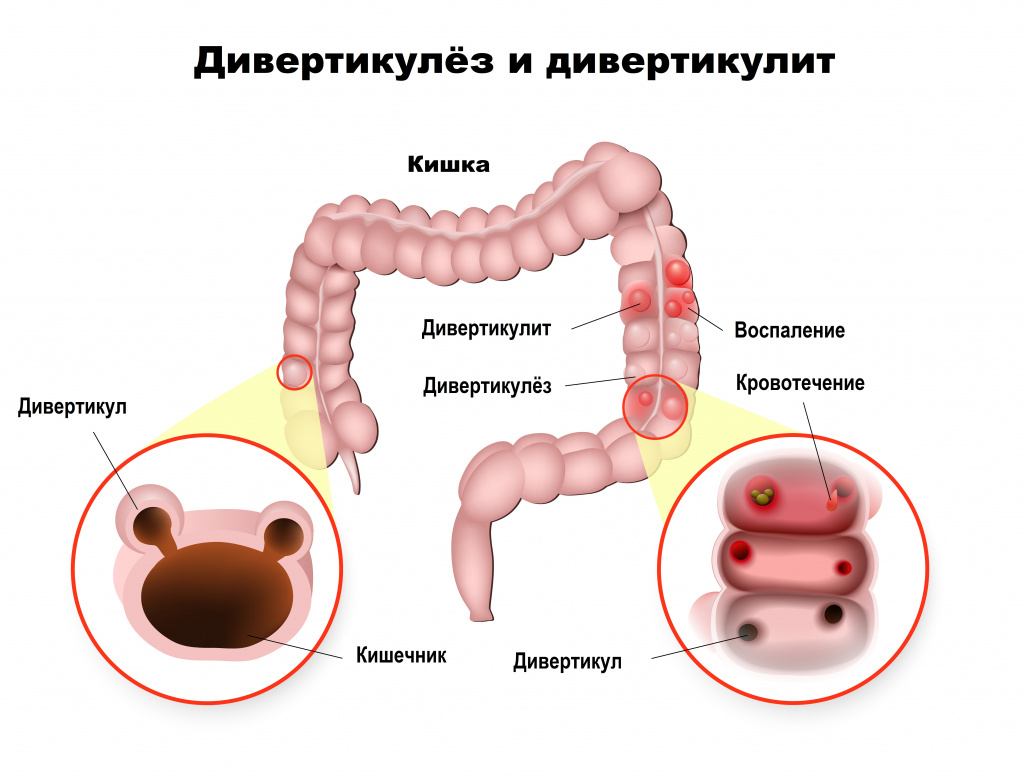
Несбалансированное питание и сидячий образ жизни повышают риск развития дивертикулеза толстой кишки – множественных грыжеподобных выпячиваний стенки кишки. Причиной же заболевания является генетическая предрасположенность, в результате которой ухудшается сократительная способность стенки кишечника и на ней формируются дивертикулы. Боль при этом заболевании локализуется в области живота, иррадиирует в поясницу, задний проход, паховую область и проходит после дефекации.
При парапроктите - воспалении тканей, окружающих анальное отверстие, - гнойный очаг может располагаться рядом с анальным отверстием. Это заболевание начинается внезапно, характеризуется острой болью при дефекации, высокой температурой, ознобом, болевые ощущения могут сохраняться в покое и усиливаться при движении.
Неспецифический язвенный колит и болезнь Крона – воспалительные заболевания толстого кишечника, которые развиваются вследствие иммунных нарушений в организме, когда собственные ткани, в данном случае клетки кишечника, воспринимаются иммунной системой как чужеродные и организм начинает с ними бороться, запуская процесс воспаления. Это хронические заболевания, их течение характеризуется периодическими обострениями и периодами ремиссии.
Первым симптомом язвенного колита и болезни Крона может стать боль при дефекации, в кале будет присутствовать слизь и/или кровь.Также отмечается общее недомогание, слабость, снижение массы тела, температура может повышаться до 37–37,5°С.
Боль при дефекации может быть симптом такого грозного заболевания, как рак прямой кишки. При появлении жалоб на слабость, снижение аппетита, потерю веса, кровянистые выделения при дефекации следует незамедлительно обратиться к специалисту.
При каких заболеваниях возникает боль при дефекации
- Геморрой.
- Трещины анального прохода.
- Абсцесс перианальной области.
- Острый парапроктит.
- Неспецифический язвенный колит.
- Болезнь Крона.
- Дивертикулез.
- Опухолевый процесс.
- Синдром раздраженного кишечника.
Лечением заболеваний толстого кишечника занимается врач-проктолог. После тщательного осмотра и сбора анамнеза назначают дополнительные анализы и инструментальные исследования. Может потребоваться консультация следующих специалистов: врача-онколога , врача-гастроэнтеролога .
Диагностика и обследования при боли во время дефекации
Для уточнения диагноза назначают следующие обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой с целью выявления воспалительного процесса.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Диагностика запора
При первичном обращении врач проведет полный осмотр, расспросит об истории болезни, сопутствующих заболеваниях и выяснит наследственные факторы, проанализирует ваши пищевые и поведенческие привычки, а затем назначит дополнительное обследование.
Перечень диагностических процедур включает:
- Пальцевое исследование прямой кишки; – осмотр с помощью прибора ректороманоскопа позволяет определить наличие геморроя, трещины, новообразования прямой кишки;
- Лабораторные анализы: общий анализ крови и мочи, биохимия крови, анализы кала (копрограмма, анализ кала на скрытую кровь и бакпосев);
- Дополнительные инструментальные исследования:УЗИ органов брюшной полости, ирригоскопия – рентгенологическое исследование кишечника с применением контрастного вещества для определения времени прохождения пищи по ЖКТ и других особенностей, колоноскопия – осмотр толстого кишечника с помощью эндоскопа, возможна также биопсия слизистой (забор кусочка ткани);
- Специальные исследования для определения состояния сфинктеров и мышц тазового дна;
- Консультации смежных специалистов – эндокринолога, гинеколога.
Если органических причин запора не обнаружено, врач ставит диагноз «функциональный запор» и выбирает соответствующую тактику лечения.
Когда болит голова и немеет лицо

Причин плохого самочувствия может быть несколько. И не всегда ясно, к какому врачу обратиться с тем или иным недугом. Наш эксперт поможет вам сориентироваться. Для того, чтобы получить полный ответ, в комментариях к этой статье нужно:
- кратко изложить основные симптомы;
- максимально конкретизировать вопрос;
- написать вопрос в комментариях под этой статьёй.
Ответы на вопросы вы найдёте в следующем выпуске рубрики « Какой врач мне нужен? »
Вопрос: Дико болит голова, при этом немеет часть головы, лицо. Немеет рука, не хватает воздуха.
Головная боль – один из наиболее частых симптомов, который включает в себя все типы боли и дискомфорта в области головы. Существуют четыре основных вида головной боли:
- сосудистая головная боль возникает в результате несоответствия сопротивления сосудистой стенки усилению пульсового объёма крови;
- головная боль мышечного напряжения: при длительном напряжении или сдавливании мягких тканей головы;
- ликвородинамическая связана с натяжением оболочек сосудов (при повышении и снижении внутричерепного давления);
- невралгическая боль возникает при надавливании на триггерные зоны.
Существуют также смешанная головная боль при сочетании основных типов и психалгия, или ипохондрическая головная боль, которая возникает при психических расстройствах.
Все типы головной боли отличаются по локализации и связи с физической нагрузкой.
Также следует дифференцировать головную боль и мигрень. Мигрень – интенсивная головная боль, как правило, односторонней локализации, пульсирующего характера, длится до 72 часов, может сопровождаться тошнотой, рвотой, гиперчувствительностью к свету, звукам и т. д., усиливается при физической нагрузке. У ряда пациентов может наблюдаться аура в виде кратковременного нарушения зрения, предшествующего приступу головной боли. Также может возникать онемение лица как во время ауры, так и на пике головной боли.
Пациенту необходимо обратиться к врачу-неврологу для выявления причины головной боли, определения тактики лечения и предотвращения возможных серьёзных последствий заболевания.
Вопрос: Ночью кашель, как будто что-то щекочет или мешает в горле.
Кашель – это защитный рефлекс. Он помогает очистить дыхательные пути от избытка слизи или инородных тел. В тот момент, когда человек кашляет, воздух резко выходит из лёгких, заставляя выйти то, что мешает дыханию.
Щекотание, дискомфорт в горле могут быть реакцией организма на внутренние и внешние раздражители. Вот основные причины развития кашля и дискомфорта в горле:
- инфекционные заболевания верхних дыхательных путей, как острые, так и хронические: фарингит, ларингит, тонзиллит, ринит и т. д.;
- аллергические реакции: это может быть сезонное обострение, аллергенами могут быть также шерсть домашних животных, домашняя пыль, бытовая химия, постельные клещи, некачественное постельное бельё, перьевые или пуховые подушки и одеяла, домашние растения;
- промышленные аэрозоли (запылённость и загазованность атмосферного воздуха);
- табакокурение;
- эндокринные заболевания: сухость слизистой рта при сахарном диабете, образования щитовидной железы, которые могут вызывать давление на гортань;
- заболевания желудочно-кишечного тракта с рефлюксом желудочного содержимого в пищевод, усиливающегося в горизонтальном положении тела, что сопровождается изжогой, отрыжкой, горечью во рту и чувством першения в горле;
- вегетативные нарушения и неврозы после длительных стрессов.
Вопрос: Добрый день. Часто немеют пальцы – мизинец и безымянный на правой руке, иногда даже синеют, иногда вся ладошка синеет. На левой руке тоже такое бывает, но реже. Во время сна руки тоже синеют, но полностью, от локтя до кончиков пальцев.
Посинение верхних или нижних конечностей носит название периферического цианоза. Периферический цианоз (акроцианоз) связан с недостаточным кровоснабжением мелких капилляров удалённых от сердца участков кожи. Данное расстройство происходит из-за сужения мелких капилляров, замедленного местного кровообращения.
Периферический цианоз может сопровождаться похолоданием кистей и стоп, чувством онемения в конечностях. Причинами периферического цианоза могут быть:
- нейрогормональные изменения, связанные с менструальным циклом;
- синдром Рейно (вторичное проявление ряда причин);
- заболевания сердечно-сосудистой системы;
- заболевания бронхолёгочной системы;
- низкое артериальное давление;
- ряд системных заболеваний;
- переохлаждение и т. д.
На ваши вопросы отвечала Марина Своровская, врач терапевт-профпатолог, заведующая стационаром «Клиники для всей семьи 1 + 1»
Причины и механизмы развития запора
Множество причин запускают механизмы развития запора:
Расстройства двигательной активности толстой кишки. Причем сначала они развиваются по типу гипермоторики, после чего перистальтика и тонус толстой кишки ослабевают.
Ослабление позывов к опорожнению кишечника.
Нарушения анатомии толстой кишки или соседних органов, которые мешают нормальному движению кала.
Несовпадение объема кала и толстой кишки.
Рассмотрим причины запоров.
Врачи чаще сталкиваются с функциональными запорами, к которым могут приводить:
внешние факторы, угнетающие естественные позывы к дефекации: неблагоприятная обстановка (например, во время путешествия), нарушения режима сна и работы, особенности личности (затруднения при пользовании общественным туалетом, в гостях и т.д.).
Привычки в питании: недостаток растительных волокон в пище, отдельные виды продуктов (сыр и другие).
Сидячий образ жизни или постельный режим из-за болезни приводят к слабости мускулатуры, в том числе мышц пресса и гладкой мускулатуры кишечника, поэтому развиваются гиподинамические запоры.
Гормональные нарушения: гипофункция (недостаточная выработка гормонов) щитовидной железы, болезни гипофиза, сахарный диабет, усиленное продуцирование прогестерона при беременности.
Длительный прием некоторых лекарственных средств. Очистительные клизмы и слабительные также могут стать причиной запора.
Страх боли при геморрое или трещине также приводит к нарушению акта дефекации и запору.
Органические (механические) запоры могут быть вызваны следующими причинами:
новообразования в кишечнике;
рубцы и, как следствие, сужения просвета кишки;
врожденные аномалии (удлинение, резкие сужения, нарушения фиксации кишки и т.д.).
Читайте также:

